Ортопедичне лікування хворих на анкілозивний спондиліт (хворобу Бєхтєрєва)
Головна >>>
Ортопедичне лікування хворих на анкілозивний спондиліт (хворобу Бєхтєрєва)
Анкілозивний спондиліт (АС) відноситься до групи неспецифічних запальних захворювань опорно-рухового апарата, в основі якого лежить системна дезорганізація сполучної тканини на тлі виражених аутоімунних змін в організмі, і характеризується хронічним прогресуючим перебігом патологічного процесу з переважним ураженням клубово-крижових суглобів та хребтового стовпа з можливим поширенням патологічного процесу на суглоби кінцівок, що призводить у подальшому до розвитку контрактур та анкілозів.
Анкілозивний спондиліт до цього часу не має остаточно визначеної етіології та патогенезу, що позначається на недостатній ефективності лікування [1, 5, 16, 20]. У різних країнах світу анкілозивним спондилітом страждає 0,01 – 6% населення [3, 11], а на теренах СНГ – 0,05% [2]. Безумовно, ці дані не відбивають дійсності, оскільки у більшості хворих постановка діагнозу “анкілозивний спондиліт” значно запізнюється. Час, що минає від моменту захворювання до постановки діагнозу, складає 3-7 років [4, 19, 16].
Соціальне значення анкілозивного спондиліту обумовлене його розвитком у молодому, працездатному віці, неухильно прогресуючим перебігом з практично фатальною інвалідністю хворих, причому у молодих осіб інвалідність частіше за все обумовлена ураженням кульшових суглобів або високою активністю патологічного процесу, який не піддається терапії [12].
Патологічний процес при анкілозивному спондиліті охоплює не тільки клубово-крижові суглоби та хребтовий стовп. Більше ніж у половини хворих на анкілозивний спондиліт у запальний процес втягуються периферичні суглоби, у третини хворих розвиваються порушення у кореневих (кульшових і плечових) суглобах [11]. Рання діагностика та своєчасне лікування може обумовити ремісію і запобігти розвитку деформацій опорно-рухового апарата, анкілозуванню суглобів та інвалідності хворих [17].
Ортопедичним методам лікування хворих на анкілозивний спондиліт, профілактиці деформацій опорно-рухового апарата та оперативним втручанням на хребтовому стовпі, кульшових та колінних суглобах присвячені поодинокі роботи [13, 14, 15, 18]. Автори вказують, що лікування не завжди дає бажаний результат [6, 1, 7, 21, 16, 22]. Питання комплексного ортопедичного консервативного та оперативного лікування синовіту колінного суглоба у хворих на анкілозивний спондиліт взагалі не висвітлені.
Отже проблема анкілозивного спондиліту серед неспецифічних запальних захворювань опорно-рухового апарата в сучасній ортопедії є однією із найактуальніших. Труднощі ранньої діагностики захворювання, низька ефективність існуючих методів комплексної ортопедичної профілактики та лікування деформацій опорно-рухового апарата знижує якість надання кваліфікованої та спеціалізованої допомоги цій тяжкій категорії хворих. Тому вирішення цієї актуальної проблеми має велике не тільки медичне, але й соціально-економічне значення.
Мета дослідження – удосконалити та розробити ефективну систему комплексної ортопедичної профілактики розвитку деформацій на ранній стадії та відновлення функції опорно-рухової системи на пізній стадії анкілозивного спондиліту, що покращить результати лікування та стан здоров’я хворих.
Матеріал і методи
В основу роботи покладено аналіз ортопедичного лікування 261 хворого на анкілозивний спондиліт віком від 10 до 62 років що становить в середньому (М±?) 34,70±12,90 років, які лікувались в клініках Інституту ТО АМН України. Жінок було 19 та чоловіків – 242. З І стадією захворювання було 33 хворих, ІІ – 59 та ІІІ – 169 хворих. Центральна форма захворювання була у 48 та периферична – у 213 хворих. Діагноз встановлювався за Нью-Йоркськими діагностичними критеріями.
Консервативне лікування проведено 107 та хірургічне – 154 хворим, у тому числі біологічна артропластика кульшового суглоба – 118, тотальне ендопротезування кульшового суглоба – 24 та синовектомія колінного суглоба – 12 хворим.
Серед 107 хворих яким проведено консервативне лікування жінок було 12 та чоловіків – 95. Середній вік хворих (М±?) становив 33,10±11,58 років. З І стадією захворювання було 34, ІІ – 45 та ІІІ – 28 хворих. З 0 ступенем активності було 4 хворих, І – 27, ІІ – 45 та ІІІ – 31 хворих. Центральна форма захворювання була у 46 та периферична – у 61 хворого. Лікування було спрямоване на профілактику та корекцію розвитку деформацій опорно-рухового апарата, зменшення активності запального процесу.
Хірургічне лікування хворих на анкілозивний спондиліт в Інституті ТО АМН України проводиться з 1961 року, коли були розроблені і впроваджені в практику методи біологічної артропластики суглобів. За цей період прооперовано 118 хворих, яким виконано 147 біологічних артропластик кульшового суглоба. Серед них чоловіків було 113 і 5 жінок. Вік хворих коливався від 17 до 52 і складав в середньому (М±?) 35,75±9,47 років. Всі хворі були з ІІІ стадією і периферичною формою захворювання.
Ендопротезування кульшового суглоба виконано 24 пацієнтам, яким встановлено 31 ендопротез кульшового суглоба. З 24 хворих було 22 чоловіки і 2 жінки. Вік хворих коливався від 22 до 62 років, що становив в середньому (М±?) 36,90±11,60 років. У всіх хворих була ІІІ стадія, периферична форма захворювання. За ступенем активності патологічного процесу хворі розподілилися наступним чином: І ступінь активності була у 3 хворих, ІІ – у 7 і ІІІ – у 14 хворих. Час, що минув від початку захворювання до оперативного втручання по ендопротезуванню кульшового суглоба, становив від 5 до 40 років і складав у середньому (М±?) 15,10±9,40 років.
З синовітом колінного суглоба на лікуванні знаходилось 36 хворих. З них 34 – чоловіки і 2 – жінки віком від 10 до 48 років, що становило у середньому (М±?) 32,50±7,32 років. З І стадією захворювання було 10 хворих, ІІ – 18 і з ІІІ – 8 хворих. За активністю патологічного процесу хворі розподілилися наступним чином: з І ступенем активності – 7 хворих, з ІІ – 21 і з ІІІ – 8 хворих. З 36 хворих 24 отримали консервативне і 12 – оперативне лікування. Оперативне лікування застосовано хворим, у яких проведений комплекс консервативного лікування не дав позитивних результатів.
Результати та їх обговорення
Враховуючи особливості перебігу анкілозивного спондиліту, нами запропоновано внести зміни в існуючу класифікацію анкілозивного спондиліту.
По-перше вважаємо доцільним виділяти лише три форми захворювання: центральну, периферичну і вісцеральну, оскільки артрити у хворих на анкілозивний спондиліт не мають постійного характеру, а нерідко “переходять” з одного суглоба на інший, можуть навіть безслідно зникати, іноді осьовий скелет залучається у патологічний процес лише через декілька років після початку захворювання. Тому в діагнозі необхідно вказувати, який із суглобів залучений у запальний процес. Пропонуємо в діагнозі обов’язково вказувати рентгенологічні зміни, що виникли в клубово-крижових суглобах. Дані пропозиції були обговорені і затверджені на об’єднаному Пленумі ревматологів і ортопедів України в 2003 році.
Тактика консервативного лікування залежала від активності та стадії захворювання. Так, при високому ступені активності головним завданням є зменшення активності запального процесу і знеболення. Із протизапальних і знеболюючих медикаментозних препаратів перевагу віддавали нестероїдним протизапальним препаратам (НПЗП) (діклофенак 25 мг 1-2 рази на добу, ібупрофен 200 мг 1-2 рази на добу, піроксикам 10 мг на добу, олфен 50 мг 2-3 рази на добу, целебрекс 200-400 мг на добу, ранселекс 100 – 200 мг на добу). Доцільно призначати таблетовані форми нестероїдних протизапальних препаратів, але у випадках, коли хворого турбує сильний біль, запалення в суглобах, призначали препарати в ін’єкціях (вольтарен, діклофенак по 3 мл, олфен 75 мг по 2 мл 1-2 рази на добу).
Всім хворим на анкілозивний спондиліт призначали базисну терапію. Препаратами вибору при анкілозивному спондиліті без системних проявів є салазопохідні: салазопірин, або сульфосалазін. Лікувальна доза цих препаратів складає 1,5-3 г/добу. Для досягнення ефекту призначали препарат протягом 4-6 міс, після чого переходили на підтримуючу дозу. Делагіл при захворюванні сполучної тканини має протизапальну і помірно виражену імуносупресивну дію. Препарат призначали по 250 мг 1 раз на добу після вечері, за 2-3 години до сну. Лікування продовжували до 3 і більше місяців, коли стихає біль, зменшується скутість, відновлюються рухи в суглобах. Після тривалого прийому препарату робили перерву на 1-2 міс і курс повторювали.
З метою дезінтоксикації, покращання мікроциркуляції крові, зменшення запального процесу і концентрації патологічних імунних комплексів у судинному руслі та полегшення їх виведення з організму застосовували крапельниці за Скляренком.
Кортикостероїдні препарати застосовували тільки під час сильних загострень у вигляді пульс-терапії – солу-медрол по 1 г упродовж 3-5 діб.
Призначали загальну зміцнюючу терапію.
Після зменшення активності запального процесу нестероїдні протизапальні препарати з ін`єкцій переводили на таблетовані форми, у лікування включали фізіотерапевтичні процедури.
У хворих на анкілозивний спондиліт добре себе зарекомендувала індуктотермія, яку призначали уздовж хребтового стовпа. Проводили курс масажу м’язів спини, сідниць, стегон.
З метою розслаблення мускулатури, зняття рефлекторного спазму, а тим самим і зменшення болю, призначали міорелаксант сірдалуд 4 мг 2 рази на добу курсом 40-50 діб. На ранній стадії захворювання, коли ще відсутнє зрощення між хребцями та формуються лише міогенні контрактури, міорелаксанти дозволяють більш ефективно проводити лікувальну фізкультуру.
Лікувальній фізкультурі приділяли велику увагу, оскільки вона в комплексі з медикаментозним лікуванням дає можливість зберегти працездатність та витривалість м’язів, є профілактикою кіфотичної постави і розвитку контрактур.
При втягненні в запальний процес суглобів необхідно попередити розвиток контрактур і дискордантних положень у суглобах. Для цього ми використовували укладки кінцівок хворого у функціонально вигідних положеннях, а при необхідності накладали гіпсові пов’язки. Для зняття запального процесу у суглобах проводили параартикулярне введення розчину діпроспану чи флостерону. Місцево на запалені суглоби призначали фонофорез гідрокортизоном.
Хворий повинен оберігатися від переохолодження, застуди, фізичного і психоемоційного перенапруження. Для таких хворих конче потрібне працевлаштування, де б хворий міг працювати без фізичного і психоемоційного перевантаження, різкого перепаду температур і вологості.
Окрім зазначеного вище медикаментозного лікування, рекомендували хворим дотримуватися дієти, багатої на овочі і фрукти, з обмеженням прянощів, алкогольних напоїв, кави, міцного чаю, паління.
Інтенсивний курс консервативної терапії знімав активність запального процес, як загальний, так і місцево, покращував загальний стан хворого, але лікування необхідно продовжувати до тривалої ремісії. Хворий продовжує приймати один з НПЗП в підтримуючих дозах. У якості базисної терапії призначали делагіл та салазопірин. Двічі на рік рекомендували хворим пройти курс загального зміцнюючого лікування. В осінньо-весняний період рекомендували санаторно-курортне лікування.
Всі хворі знаходились під диспансерним наглядом. Диспансеризація дозволила проводити цим хворим систематичну протизапальну терапію для профілактики загострень, збереження функції хребтового стовпа і суглобів кінцівок, запобігати розвитку дискордантних положень кінцівок, на довгий час зберігати працездатність.
Особливе значення має ортопедична профілактика яка спрямована на збереження функції суглобів і попередження розвитку конкордантних і дискордантних деформацій, зменшення болю. Система ортопедичного лікування спрямована на запобігання розвитку “пози прохача” і контрактур.
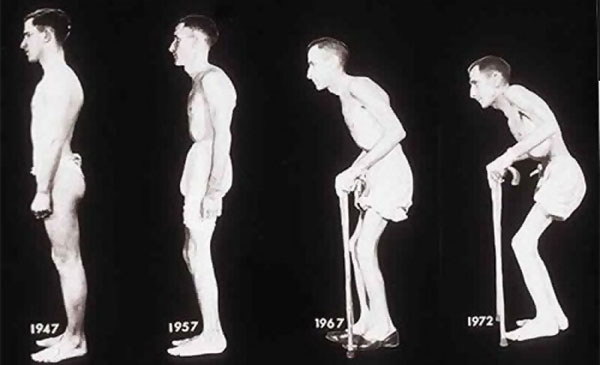
При відсутності ортопедичного лікування у хворих, уже на ранній стадії захворювання, поступово наростає грудний і шийний кіфоз, внаслідок чого голова нахиляється вперед і виникає типова для анкілозивного спондиліта “поза жебрака”. Тому на фоні загального консервативного лікування обов’язково проводимо запропоноване нами ортопедичне лікування – витяжіння хребтового стовпа на твердій площині [8]. У положенні досягнутої корекції кіфотичної деформації хребтового стовпа хворому накладається зйомний корсет, який утримує хребтовий стовп у положенні досягнутої корекції.
Перед початком лікування хребтовий індекс [10] у пацієнтів з І стадією захворювання становив у середньому (М±?) 14,94±13,71 см, ІІ стадією – -9,47±12,93 і у пацієнтів з ІІІ стадією – -17,35±13,87 см. Після проведеного комплексу консервативного ортопедичного лікування хребтовий індекс збільшився у хворих з І стадією захворювання на 12,30±10,20 см, з ІІ стадією – на 14,80 ±10,40 см і з ІІІ – на 8,10±8,80 см, і становив відповідно у пацієнтів з І стадією захворювання 28,30±5,50 см, з ІІ стадією – 5,30±16,20 см і з ІІІ стадією – -7,70±15,70 см. Отримані дані свідчить про більшу ефективність консервативного ортопедичного лікування на ранній стадії захворювання.
Запропонований нами комплекс консервативного лікування хворих на анкілозивний спондиліт дозволяє покращити загальний стан у 88,29% хворих, що, згідно з візуальною аналоговою шкалою, складало в середньому (М±?) від 84,80±6,10 мм до 35,20±5,70 мм після лікування, покращити показники ШОЄ у 86,37 % хворих та показники С -реактивного білка у 59,10 % хворих.
На ранній стадії захворювання з метою корекції кіфотичної деформації хребтового стовпа застосовували консервативні методи лікування, які включали лікувальну фізкультуру, масаж, мануальну терапію, витяжіння, фізіотерапевтичні процедури, реклінуючі корсети. На пізній стадії анкілозивного спондиліту, коли виникає осифікація дуговідросчатих суглобів і зв’язкового апарата хребтового стовпа, консервативні методи лікування не призводили до бажаного результату. Тому усунення деформації хребтового стовпа на пізній стадії захворювання можливо лише за допомогою хірургічного лікування, а саме коригувальної вертебротомії.
Нами проведено аналіз біологічної артропластики кульшового суглоба. Через рік після біологічної артропластики кульшового суглоба обстежено 72 хворих, яким виконано 90 біологічних артропластик. Добрі результати отримано у 5 ( 5,60%) хворих, задовільні – у 62 (68,80%) і незадовільні – у 23 (25,60%) хворих.
Через три роки обстежено 56 хворих, яким виконано 67 оперативних втручань. Добрі результати отримано в 3 (4,50%) випадках, задовільні – в 38 (56,70%) і незадовільні – в 26 (38,80%) хворих.
Через п’ять років обстежено 40 хворих, яким виконано 49 оперативних втручань. Добрі результати отримано в 4 (8,20%) хворих, задовільні – в 16 (32,6 0%) і незадовільні – в 29 (59,20 %) хворих. Головними причинами незадовільних результатів у віддаленому періоді були викликані обмеженням рухів та анкілозом у прооперованому суглобі – в 23 (46,90%) хворих, протрузією кульшової западини – в 1 (2,0%) та вираженим больовим синдромом – в 5 (10,20%) хворих.
Операція біологічної артропластики кульшового суглоба у хворих на анкілозивний спондиліт дозволяє усунути дискордантні положення кінцівок, відновити активні рухи у суглобах і тим самим повернути хворому можливість самостійно ходити, обслуговувати себе, що дуже важливо для такої категорії пацієнтів. Але, на жаль, з часом процент негативних результатів оперативного втручання значно збільшується. Головна причина незадовільних результатів біологічної артропластики обумовлена розвитком тугорухомості та анкілозу в прооперованому суглобі, що потребує повторних оперативних втручань. Біологічна артропластика може бути застосована для відновлення функції у кульшовому суглобі як альтернатива ендопротезуванню у хворих до 18 -річного віку.
З 1995 року в Інституті ТО АМН України для відновлення опорно-рухової функції у кульшовому суглобі в хворих на анкілозивний спондиліт почали широко застосовувати тотальне ендопротезування кульшового суглоба.
На основі нашого клінічного досвіду виділені особливості, які слід враховувати у цієї категорії хворих при виконанні тотального ендопротезування, а саме:
- на ранніх стадіях захворювання у кістках навколо суглоба розвивається локальний остеопороз, який з часом переходить у системний, що пов’язано з виникненням асептичного запалення у суглобах, обмеженням рухів і навантаження на кінцівку, вживанням протизапальних медикаментозних препаратів;
- біомеханічні розлади опорно-рухового апарата за рахунок деформацій, контрактур або анкілозів інших суглобів, що суттєво впливає на функціональний результат у післяопераційному періоді;
- у більшості випадків хворі погоджувалися на оперативне втручання, коли вже виникав кістковий або кістково-фіброзний анкілоз кульшового суглоба, у таких випадках спочатку виконували остеотомію шийки стегнової кістки та фрагментували і вилучали головку.
В ході оперативного втручання ретельно вилучали суглобову капсулу, при необхідності проводили міотомію аддукторів. З 31 хворих яким було проведено ендопротезування кульшового суглоба міотомію аддукторів проведено у 9 (31,03%). Ендопротезування другого суглоба проводили через 1-5 міс після того, як загоювалась післяопераційна рана, хворий починав стійко ходити та відновлювалися рухи в суглобах оперованої кінцівки.
Враховуючи наявність у хворих вираженого остеопорозу, компоненти ендопротеза: кульшова западина і ніжка встановлювалися на цементі. Однак беручи до уваги дані імунологічного обстеження і те, що у хворих молодого віку не можна виключити перспективу ревізійного протезування у майбутньому, ми віддавали перевагу безцементному протезуванню. Протези фірми Biomet застосовано у 21 випадках, Zimmer VERSIS – у 2-х і протези конструкції Інмед – у 8 випадках.
В залежності від активності перебігу захворювання у післяопераційному періоді обов’язково призначали комплекс консервативного лікування, яке включає НПЗП, препарати базисної терапії, крапельниці за Скляренком, міорелаксанти. З перших днів проводили лікувальну фізкультуру.
Аналіз результатів тотального ендопротезування кульшового суглоба проведено в період від одного до 8 років у всіх хворих. Об’єм рухів після ендопротезування збільшився у сагітальній площині на 40-90 0, у фронтальній – на 20-50 0, ротаційні рухи – на 10-30 0, що в сумі становило в середньому (М±?) 170,0±5,70 0. Причому відновлення рухів в прооперованих суглобах залежало від стану м’язової системи в доопераційному періоді. У хворих, що мали анкілоз кульшового суглоба і значну гіпотрофію м’язів в доопераційному періоді, відновлення рухів йшло повільніше, ніж у хворих, в яких збереглися рухи в кульшових суглобах.
Найближчі спостереження виявили ускладнення у вигляді гематоми в області післяопераційної рани у 2-х хворих, рани загоїлись вторинним натягом, що збільшило строки перебування хворих у стаціонарі, але суттєво не вплинули на результат. Добрі результати отримано в 26 (83,90%) і задовільні – в 5 (16,10%) випадках.
Отже, операція тотального ендопротезування кульшового суглоба у тяжкої категорії хворих на анкілозивний спондиліт є ефективним на сьогоднішній день методом лікування, що дозволяє зняти біль, збільшити рухи в прооперованому суглобі, отримати опороспроможню кінцівку і добрі результати у 83,90% та задовільні – у 16,10% хворих.
Хворим з синовітом колінного суглоба проводили пункцію суглоба, евакуювали надлишкову кількість синовіальної рідини, виконували параартикулярну блокаду з кортикостероїдними препаратами (діпроспан, флостерон), накладали на ніч компреси. Комплекс консервативного лікування дозволив досягти ремісії синовіту колінного суглоба у 24 хворих з 36.
При неефективності консервативного лікування протягом 6 міс, що підтверджується клінічними, лабораторними, сонографічними даними, показане оперативне лікування – синовектомія колінного суглоба.
У випадках, коли відбувалися зміни лише в синовіальному шарі суглобової капсули колінного суглоба, суглобовий хрящ був інтактним, виконували операцію синовектомії. Такі зміни характерні для ранньої стадії захворювання. У тих випадках, коли проліферативний процес поширювався на поверхню суглобового хряща, розвинулися крайові кістково-хрящові розростання на виростках стегнової кістки і надколінка виконували операцію синовкапсулхейлектомії.
Нами розроблена система реабілітаційних заходів, які дозволяють отримати загоєння післяопераційної рани, зберегти силу м’язів, запобігти розвитку розгинальних контрактур у колінному та інших суглобах оперованої кінцівки [9]. Післяопераційний період протікав без ускладнень у всіх прооперованих хворих, рани загоювалися первинним натягом. Нами проведено оцінку найближчих та віддалених результатів синовектомій у всіх прооперованих хворих у термін від одного до 13 років. У 2 (16,66%) хворих у віддаленому періоді після синовкапсулхейлектомії розвинулись осифікати в області верхнього завороту колінного суглоба, результат розцінено як задовільний. Одного хворого турбував сильний біль у оперованому суглобі внаслідок чого проводилась повторна операція на колінному суглобі, тому результат розцінено як незадовільний (в анамнезі у хворого був перелом надколінка).
Результати синовектомії колінного суглоба розцінені як добрі у 9 (75,0%), задовільні – у 2 (16,66%) і незадовільний – у 1 (8,34%) хворих.
Отже комплексне консервативне лікування синовіта колінного суглоба у хворих на анкілозивний спондиліт є ефективним на ранній стадії захворювання, коли ще не розвинулася деструкція суглобового хряща. Операція синовектомії колінного суглоба у хворих на анкілозивний спондиліт є профілактичною, оскільки вилучення із суглоба патологічно зміненого синовіального шару суглобової капсули призупиняє розвиток запалення і деструкції суглобового хряща і субхондріальної кісткової тканини, є ефективним методом лікування хронічних рецидивуючих синовітів колінного суглоба.
Висновки
1. Рання діагностика та своєчасно призначений комплекс медикаментозного та ортопедичного лікування хворих на анкілозивний спондиліт дозволяє покращити загальний стан та знизити активність запального процесу у 88,29% хворих, показники ШОЄ у 86,37 % хворих та С -реактивного білка у 59,10 % хворих.
2. На ранній стадії захворювання ортопедичне лікування дозволяє попередити розвиток кіфотичної деформації хребтового стовпа. На пізній стадії усунення деформації хребтового стовпа можливо лише за допомогою коригувальної вертебротомії.
3. Тотальне ендопротезування кульшового суглоба є ефективним методом лікування, що дозволяє зняти біль, збільшити рухи в прооперованому суглобі, отримати опороспроможню кінцівку і добрі результати у 83,90% та задовільні – у 16,10% хворих.
4. Біологічна артропластика кульшового суглоба може бути застосована для відновлення функції суглоба як альтернатива ендопротезуванню у хворих на анкілозивний спондиліт до 18 -річного віку.
5. Комплексне консервативне лікування синовіта колінного суглоба у хворих на анкілозивний спондиліт є ефективним на ранній стадії захворювання. Операція синовектомії колінного суглоба є лікувально-профілактичною, оскільки вилучення із суглоба патологічно зміненого синовіального шару суглобової капсули призупиняє розвиток проліферації синовіальної оболонки, деструкції суглобового хряща і субхондріальної кісткової тканини, відновлює і зберігає функцію колінного суглоба.
Література
1. Агабабова Э.Р. Анкилозирующий спондилоартрит // Рос. мед. жур. – 1999. – № 6. – С .38-42.
2. Беневоленская Л.И. Эпидемиология ревматоидного артрита в СССР // Ревматоидный артрит. – М. «Медицина», 1983. – С.1 – 25.
3. Беневоленская Л.И., Бржезовский М.М. Эпидемиология ревматических болезней. – М.: Медицина, 1988. – 115 с.
4. Горяев Ю.А., Павлова Н.М. К вопросу о ранней диагностике анкилозирующего спондилоартрита // Сиб. мед. жур. – 2000. – № 2. – С. 49-52.
5. Гришина Е.Н. Современные методы прогнозирования течения ревматоидного артрита // Лікарська справа. – 1999. – № 3. – С. 13-17.
6. Гусейнов Н.И. Анкилозирующий спондилоартрит: особенности патогенеза, клиника, эволюция и прогноз различных клинических форм. Дис. … д-ра мед. наук. – М., 1990. – 230 с.
7. Машков А.П. Диагностика и лечение болезней суставов. Нижний Новгород: НГМА, 1999. – 180 с.
8. Полулях М.В., Герасименко С.І., Рой І.В., Лазарев І.А. Спосіб корекції кіфотичної деформації хребта у хворих на анкілозивний спондилоартрит. Ін-т травматол. ортопед. АМН України; № 2002021287; Заяв. 15.02.2002; Опубл. 16.12.2002. – Бюл. № 12. – С.4.41.
9. Полулях М.В., Скляренко Є.Т., Герасименко С.І. Спосіб реабілітації хворих після синовектомії колінного суглоба /Ін-т травматол. та ортопед. АМН України; №2003032400; Заяв. 20.03.03; Опубл. 15.04.04. – Бюл. 4. – С. 4.36.
10. Полянская И.П., Трофимова Т.М. Особенности начала и течения болезни Бехтерева у подростков // Тер. архив. – 1980. – № 6. – с. 16-17
11. Ревматические болезни / Руководство для врачей / Под ред. В.А.Насоновой, Н.В.Бунчука. – М.: Медицина, 1997. – 520 с.
12. Старостина Н.М. Клинико-иммунологическая характеристика центральной и периферической форм болезни Бехтерева: Дис. … канд. мед. наук. – Ярославль, 1985, – 156 с.
13. Цивьян Я.Л. Хирургия болезни Бехтерева. – Т.: Медицина, 1990. – 176 с.
14. Bhan S., Malhotra R. Bipolar hip arthroplasty in ankylosing spondylitis // Archives of Orthopaedic Trauma Surgery. – 1996. – Vol.115, N 2. – P. 94-99.
15. Brinker M. R., Rosenberg A. G., Kull L., Cox D. D. Primary noncemended total hip arthroplasty in patients with ankylosing spondylitis. Clinical and radiographic results at an average follow-up period of 6 years. // Journal of Arthroplasty. – 1996. – Vol.11, N 7. – P. 802-812.
16. Calin, A., Taugor, J. The Spondylarthritides. Oxford New York Tokyo, 1998. -349p.
17. Geijer M., Sihlbom H., Gothlin J.H., Nordborg E. The role of CT in the diagnosis of sacro-ileitis // Acta Radiol. – 1998. – Vol.39, N 3. – P. 265-268.
18. Gerber TA, Priem J, Michel BA Sonografie des Bewegungsapparates. Thieme, Stuttgart, New York, 2000. – 212 s.
19. Kuberski T.T., Morse H.G., Roete R.G. et al. Increased recovery of Klebsiella from the gastrointestinal tract of Reiter’s Syndrome and ankylosing spondylitis patients // Brit. J. Rheumatol. – 1983. – Vol. 22, N 4. – P. 85-90.
20. Marker-Hermann E. Zur Pathogenese der ankylosierenden Spondylitis. In:Schmidt K.L. Ankylosierende Sponylitis // Rheumatologie Orthopadie. – 2001. – Novartis Pharm Verlag, Nurnberg. -S. 23-41.
21. Porsio V., Biasi G., Corrado A., De Santi M., Vindigni C., Viti S., Bayeli P.F., Marcolongo R. Intestinal histological and ultrastructural inflammatory changes in spondyloarthropathy and rheumatoid arthritis // Scandinavian Journal of Rheumatology. – 1997. – Vol.26, № 2. – P. 92-98.
22. Sahly H., Podschun R., Kekow J., Neolle B., Gross W.L., Ullmann U. Humoral immune response to Klebsiella capsular polysacchcriedes in HLA-B27-positiv patients with acute anterior uveitis and ankylosing spondylitis // Autoimmunity. – 1998. – Vol.289, N 1-2. – P. 209-215.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ АНКИЛОЗИРУЮЩИМ СПОНДИЛИТОМ (БОЛЕЗНЬЮ БЕХТЕРЕВА)
М.В. Полулях, С.И. Герасименко, Е.Т. Скляренко
(Институт травматологии и ортопедии АМН Украины, Киев)
Цель данного исследования – усовершенствовать и разработать эффективную систему комплексной ортопедической профилактики развития деформаций на ранней стадии и восстановление функции опорно-двигательной системы на поздней стадии у больных анкилозирующим спондилитом.
В роботе приведен анализ ортопедического лечения 261 больного анкилозирующим спондилитом в возрасте от 10 до 62 лет. Женщин было 19 и мужчин – 242. С I стадией заболевания было 33 больных ІІ – 59 и ІІІ – 169 больных. Центральная форма заболевания была у 48 и периферическая – у 213 больных.
Консервативное лечение проведено 107 и хирургическое – 154 больным. Биологическая артропластика тазобедренного сустава выполнена 118 больным, которым произведено 147 артропластик тазобедренного сустава. Эндопротезирование тазобедренного сустава выполнен 24 пациентам, которым установлен 31 тотальный эндопротез тазобедренного сустава. С синовиитом коленного сустава на лечении находилось 36 больных, из них 24 получили консервативное и 12 – оперативное лечение. Оперативное лечение применено больным которым проведенный комплекс консервативного лечения не дал положительного эффекта.
Ранняя диагностика и своевременно назначенный комплекс медикаментозного и ортопедического (консервативного и хирургического) лечение позволяет предотвратить развитию деформаций на ранней стадии и восстановить функцию опорно-двигательной системы на поздней стадии заболевания, и отдалить наступления инвалидности у больных анкилозирующим спондилитом.
ORTHOPEDIC TREATMENT OF PATIENTS HAVING ANKYLOSING SPONDYLITIS (BEKHTEREV DISEASE)
М.V. Poluliakh, S.І. Gerasymenko, E.Т. Skliarenko
(Institute of Traumatology and Orthopaedics AMS Ukraine, Kiev)
The aim of the investigation is to develop and improve the effective system of the complex orthopedic prophylaxes of the deformation development at the early stage and the restoration of the musculo-skeletal system at the late stage of ankylosing spondylitis.
The analysis of the orthopedic treatment of 261 patients having ankylosing spondylitis at the age ranging from 10 to 62 has been made in the course of the present work. There were 19 females and 242 males. There were 33 patients with I stage of the disease, 59 – with II stage and 169 – with III stage. 48 patients had the central form of the disease, 213 – the peripheral form.
107 patients have had a conservative treatment, 154 – operative.
The biological arthroplasty of the hip joint has been made to 118 patients, to whom 147 arthroplasties of the hip joint have been made. The endoprosthesis of the hip joint has been made to 24 patients, to whom 31 endoprosthesis of the hip joint has been implemented. There were 36 patients having synovitis of the knee joint. 24 of them got the conservative treatment and 12 – operative one. The operative treatment has been held on those patients who previously got the complex of the conservative treatment that had not brought positive results.
The early diagnostics and the opportune prescribed complex of medicine treatment and operative treatment (conservative and operative) permits to escape the deformation of the musculoskeletal system and to postpone the invalidity in patients having ankylosing spondylitis.
Ендопротезування суглобів, артроскопія, остеосинтез
Як потрапити на прийом?
Адреса, контакти та час прийому пацієнтів
Адреса
м. Київ, вул. Бульварно-Кудрявська (Воровского), 27. Інститут травматології та ортопедії НАМН України, Клініка захворювань суглобів у дорослих (5-й поверх головного корпусу, ліве крило)
Контакти
Записатися по телефону:
+38 (067) 731-53-13
+38 (044) 486-80-56
https://ortho.in.ua/
Запитати по e-mail:
orthoin.ua@gmail.com
Робочі дні
Понеділок - П'ятниця
з 9:00 до 16:00
прийом пацієнтів
за попереднім записом
Запитати по e-mail:
orthoin.ua@gmail.com